
出血性转化是急性缺血性脑卒中(AIS)常见的并发症,可能发生在高达40%~43%的缺血性脑卒中患者身上,因此对其危险因素的研究非常重要。
关于出血转化,有以下定义。
出血转化是指在急性脑梗死后,梗死部位的缺血区血管重新恢复血流灌注,导致出血。这种出血包括自然发生的自发性出血转化和采取干预措施后(如溶栓、取栓、抗凝等)的继发性/治疗性出血转化。出血的部位可能在梗死灶内或梗死灶远隔部位。
静脉溶栓(IVT)是目前最主要的恢复脑血流的方法。溶栓药物包括重组组织型纤溶酶原激活剂(rt-PA)、尿激酶和替奈普酶。其中,rt-PA和尿激酶是我国目前使用的主要溶栓药物。研究表明,它们能够有效挽救半暗带组织时间窗,即4.5~6小时。对于缺血性脑卒中症状出现3~4.5小时内的治疗,国际上建议静脉注射阿替普酶(0.9mg/kg,最大剂量90mg)。初始10%的剂量应在1分钟内静脉推注,其余剂量应持续给药60分钟。此外,对于没有溶栓禁忌症的患者,也可以选择使用替奈普酶(0.25mg/kg,最大剂量25mg)。除静脉注射阿替普酶或替奈普酶外,不建议使用其他静脉溶栓药物,如降纤维蛋白原药物和纤溶药物。
2.静脉溶栓后出血转化。
没有接受抗栓或溶栓治疗的脑梗死患者,其自然出血的转化率也可达15%~43%。然而,溶栓治疗后患者出血的风险可增加1.5~3.0倍。在症状性颅内出血(sICH)中,IVT后发病率为2%~7%,但这种差异可能是由于sICH定义的不同所致,在不同的研究中差异为2.5~5.0倍。目前,国际指南推荐静脉注射rtPA作为一线治疗,而我国指南则推荐静脉注射rt-PA和尿激酶作为一线治疗。然而,尿激酶的有效性和安全性仍存在争议。
3.溶栓后脑出血的分类。
通常,溶栓后颅内出血的影像学表现可归因于两个主要因素:一是出血的影像学表现;二是存在相关神经功能恶化的症状。在影像学上,溶栓后颅内出血可分为两种类型:出血性梗死(表现为梗死区域内点状出血)和实质性血肿(表现为有或无占位效应的清晰出血区域)。图1展示了这两种类型的区分。
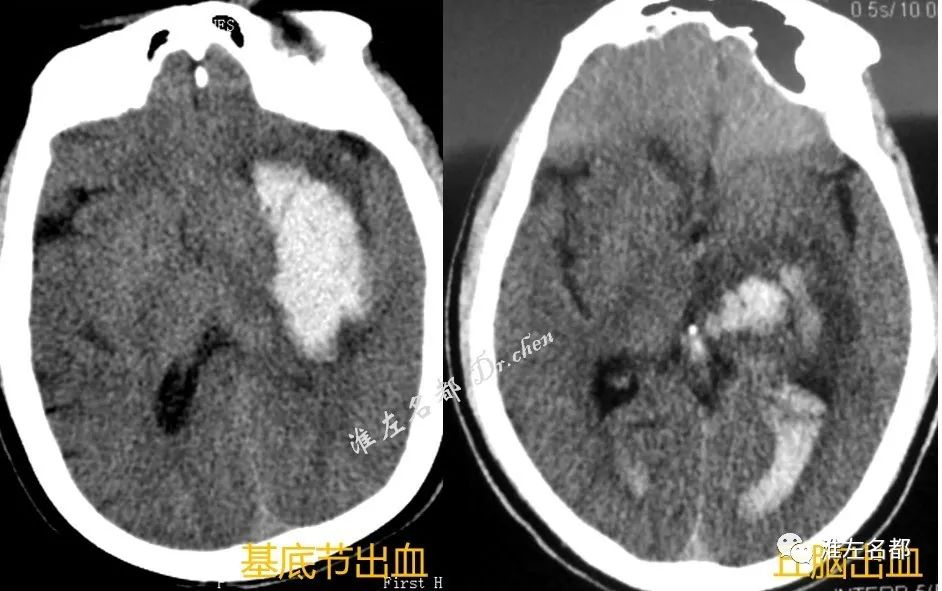
辑:这种分类方法存在一定的局限性,对梗死区域内和远离梗死区域外的实质性血肿的分类并不明确。此外,缺少对蛛网膜下腔出血、脑室内出血的分类标准。近年来,提出了一个更广泛的影像学分类系统——海德堡出血分类系统(表1)。

辑:根据症状是否恶化,出血可分为sICH和非sICH。在NINDS的rt-PA研究中,神经功能恶化患者CT检查中任何出血都视为症状性出血转化。而在ECASS-II中,患者必须在美国国立卫生研究院卒中量表(NIHSS)评分增加>4分,并且CT检查中出现任何部位的出血才视为症状性出血转化。在ECASS-III中,患者必须同时满足NIHSS评分增加>4分和CT检查中出现任何部位的出血,才能视为症状性出血转化。这些研究表明,sICH可能导致患者长期不良预后。虽然对sICH的定义不同,但都表明sICH可能导致不良预后。
辑:(1)使用阿替普酶溶栓治疗。
使用阿替普酶溶栓可能会导致脑出血的风险,这种风险与阿替普酶的剂量有关,剂量大于0.9mg/kg时发生率更高。最近一项主要针对亚洲人群开展的随机试验表明,与全剂量阿替普酶相比,低剂量组织纤溶酶原激活剂(0.6mg/kg)的脑出血发生率较低(2.1%vs1.0%,P=0.01),而低剂量阿替普酶治疗与标准剂量治疗相比并未显示出非劣效性(90天后改良Rankin评分<2分)。
(2)尿激酶。
研究表明,与尿激酶组相比,阿替普酶组患者的溶栓后出血率更高。此外,在Meta分析中,阿替普酶与sICH的发生率增加相关,而尿激酶则没有。然而,一些研究显示,阿替普酶在出血方面的不良反应发生率显著低于尿激酶。
(3)替奈普酶。
研究表明,静脉注射替奈普酶0.25mg/kg与阿替普酶0.9mg/kg相比,出血风险并无显著差异。此外,与0.1mg/kg相比,0.25mg/kg的替奈普酶并无额外出血风险。然而,对于更高剂量的替奈普酶(0.4mg/kg),可能需要增加监测以预防sICH的发生率。
2.卒中严重程度:
目前,我国采用NIHSS评分来评估患者的病情严重程度。根据我国指南,当NIHSS评分大于25时,属于IVT的相对禁忌证。根据Meta分析,基线NIHSS评分是AIS患者IVT后进行HT的独立危险因素。此外,研究表明,与NIHSS评分≤8分患者相比,NIHSS评分>8分患者的预后不良比例和出血风险更高。这可能是因为在NIHSS评分≤8分的患者中,侧支循环良好,出血风险较低。
3.脑白质疏松(脑白质疏松,简称LA)
脑白质疏松(LA),也称为脑白质病变(WMLs),是一种大脑白质病变,由多种病因导致广泛的脑白质损害。根据Meta分析,脑白质疏松与更高的sICH风险相关,它是患者不良预后的独立预测因素。 对于接受IVT的AIS患者,研究发现中度至重度脑白质高信号(WMH)患者的出血转化率和卒中复发率均高于其他组。中度至重度WMH是AIS患者IVT不良预后的危险因素。然而,中度至重度脑白质疏松增加IVT后患者发生sICH风险的机制尚未明确,可能与血管内皮功能异常及血-脑屏障渗透性的增加有关。
4.前后循环卒中——多项研究表明,与前循环卒中(ACS)
许多研究表明,与前循环卒中(ACS)相比,后循环卒中(PCS)发生严重脑损伤的风险较低,且使用血管内介入治疗(IVT)治疗基底动脉闭塞后脑卒中的出血转化发生率明显低于大脑中动脉闭塞后的。关于其原因,有几种不同的假设:(1)PCS的梗死面积较小,因此出血转化率较低;(2)从解剖学角度来看,脑干是由小的末端动脉滋养的,因此在近端动脉闭塞后的PCS中,通过后交通动脉或小脑动脉的侧支循环使不可逆的缺血发展减慢。
5.中性粒细胞与淋巴细胞的比值。
部分Meta分析显示,基线中性粒细胞与淋巴细胞比值(NLR)与AIS患者的脑血管意外(HT)和不良功能预后相关。然而,在先前的综述中,大多未提及是否纳入接受IVT治疗的患者。近期的一项Meta分析报告称,在接受IVT治疗的AIS患者中,较高的基线NLR与较高的HT风险和较差的3个月功能预后相关。NLR预测接受IVT治疗的AIS患者的临床预后的潜在机制尚不明确,可能原因是炎症反应参与了早期脑损伤和晚期卒中后的组织修复。AIS发生后,中性粒细胞迅速聚集到缺血区,释放活性氧自由基(ROS)和各种炎症介质,加重了脑损伤,增加了HT的风险。某些类型的淋巴细胞在缺血性脑组织的保护机制中起着重要作用,但全身免疫抑制和应激反应不仅减少了淋巴细胞的数量,而且降低了其活性。中性粒细胞已被证明是基质金属蛋白酶(MMP)-9的重要来源,MMP-9被认为与血-脑屏障的破坏和HT有关。rt-PA不仅能促进中性粒细胞释放MMP-9,还能通过纤溶酶和明胶酶的蛋白水解来促进中性粒细胞向缺血组织的迁移。
此外,影响溶栓后出血转化的因素还包括血清白蛋白水平、溶栓后微量和大量白蛋白尿、血清镁水平、血清胆固醇水平、血糖和糖化血红蛋白水平、肾功能相关指标、年龄、高血压、体温以及梗死亚型、抗血小板药物和抗凝药物的使用等。
本文内容摘自:李昕和杨建中的论文,题为《急性缺血性脑卒中静脉溶栓后出血转化危险因素的研究进展》。该论文发表于2023年第1期的《中华脑血管病杂志(电子版)》,作者单位为首都医科大学附属北京天坛医院。论文DOI为:10.11817/j.issn.1673-9248.2023.01.002。
来源:神经时讯。

欢迎加入我们,聚拢群英,促进交流。加入“神经精神界读者之家”,与我们一起成长!
